Узловатая эритема
Узловатая эритема – это сыпь, состоящая из болезненных выпуклостей – узлов, бугров или шишек. Образуется вследствие воспалительного поражения сосудов. Это наиболее распространенная проблема кожи, связанная с воспалительным заболеванием кишечника (ВЗК) вызванная реакцией иммунной системы на кишечные бактерии.
Узловатая эритема
В период обострения язвенного колита на нижних конечностях (чаще голенях) появляются красноватые комочки, которые иногда выглядят как синяки.
Варианты лечения включают:
- обезболивающие НПВП (Ибупрофен, Напроксен внутрь);
- стероиды (например, Метипред внутрь или преднизолон в виде инъекций);
- противоаллергические средства;
- местные аппликации (например, с димексидом, ихтиолом или с димексидом и гепарином);
- местное применение мазей с ГКС (Белогент, Белодерм, Акридерм);
- холодные компрессы и поднятие ног для уменьшения отека и облегчения боли.
Симптомы обычно проходят в течение шести недель, но могут вернуться при обострении основного заболевания.
Можно ли навсегда вылечить отрубевидный лишай?
При соблюдении врачебных рекомендаций, отрубевидный лишай хорошо поддается лечению: высыпания полностью проходят за 2-3 недели. Но инфекция склонна к переходу в хроническую стадию: в таком случае рецидивы случаются каждый раз при повышении потливости, например, в теплое время года, при поездках на отдых, или интенсивных физических нагрузках.
Чтобы избежать такого, необходимо:
обратиться к дерматологу при первых признаках заболевания. На начальной стадии отрубевидный лишай легко спутать с другими кожными инфекциями: лишаем Жибера, себорейным дерматитом, экземой, витилиго и так далее
Каждое заболевание требует специфического лечения, поэтому так важно как можно раньше распознать болезнь; отказаться от самолечения. Неконтролируемый прием медикаментов и использование «народных средств» не только не приведет к излечению, но и может усугубить течение инфекции; следовать рекомендациям врача
Это касается как схемы использования назначенных лекарственных препаратов, так и соблюдения личной гигиены.
В таком случае пациент может быстро вылечиться от отрубевидного лишая и избежать его рецидивов.
Виды и классификация трофических язв
В классификации по МКБ-10 трофической язве присвоен отдельный код – L98.4. Однако если описываются язвы, возникающие при варикозной болезни, то они кодируются как I83.0, I83.2. В зависимости от конкретной причины образования трофической язвы могут использоваться другие коды.

Трофическая язва: стадии развития заболевания
Классификация трофической язвы по МКБ-10 зависит от причины её возникновения, стадии развития, степени тяжести и сопутствующих осложнений.
По причине развития трофические язвы классифицируются на:
- Венозные. Они развиваются при варикозной болезни и тромбозе глубоких вен.
- Артериальные. Такие язвы формируются при поражении артерий атеросклеротическими бляшками.
- Диабетические. Они образуются из-за высокого уровня сахара крови, поражения капилляров (микроангиопатии) и нервов (полинейропатии).
- Гипертонические. Синдром Мартореля — локальные артериовенозные шунты;
- Язвы, развивающиеся при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты).
- Нейтротрофические. Возникающие при денервации на фоне заболеваний или травм нервных стволов в зонах избыточного давления.
- Рубцово-трофические. Образуются на поверхности послеоперационных или посттравматических рубцов.
- Фагеденические — прогрессирующая эпифасциальная гангрена.
- Застойные. Образуются на фоне недостаточности кровообращения и отечного синдрома при сердечно-сосудистой патологии.
- Пиогенные. Развиваются на фоне гнойных заболеваний кожи конечностей при несоблюдении правил личной гигиены.
- Специфические и инфекционные — сифилитические, туберкулезные (болезнь Базена), лепрозные, язва Бурули, тропическая язва, тропические фагеденические язвы, лейшманиоз, риккетсиоз, онхоцеркоз.
- Малигнизированные — новообразования кожи.
- Язвы при токсическом эпидермальном некролизе Лайелла.
- Язвы при врожденных пороках развития сосудистой системы — ангиодисплазиях.
- Лучевые.
- Язвы, развившиеся вследствие воздействия физических факторов (ожоги, отморожения).
- Артифициальные. Искусственные язвы с целью симуляции и членовредительства.
В подавляющем большинстве случаев трофические язвы имеют венозную этиологию и составляют около 70% в общей структуре язв нижних конечностей i Дубровщик О.И. Трофические язвы венозного генеза: современные возможности лечения / О.И. Дубровщик // Журнал Гродненского государственного медицинского университета. — 2016. — № 2. — С. 107-111. . Распространенность трофических нарушений и трофических язв при хронической венозной недостаточности составляет 15-18% и встречаются у 1-2% трудоспособного населения; с возрастом частота увеличивается до 4-5% среди пациентов старше 65 лет i Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25. .
По глубине поражения тканей выделяют 3 степени тяжести трофических язв:
- I степень – начальные поражения тканей: образуются эрозии, повреждаются верхние слои кожи.
- II степень – дефект распространяется на кожу и подкожную клетчатку.
- III степень – глубокие, тяжелые дефекты с повреждением кожи и клетчатки, а также фасций и мышц. В крайне тяжелых случаях повреждаются сухожилия и суставные сумки, кость.
Неосложненные трофические язвы согласно классификации (по В. Я. Васюткову, 1993) делят на клинические стадии:
- Стадия I – появляется поверхностная язва. Она расположена на коже, окружающие ткани синюшные и истонченные. Ранка сухая, по центру ткани отечные, ощущается боль.
- Стадия II – усиливается разрушение тканей в области раны, затрагиваются все слои кожи, образуются неровности, бугристость. Кожа приобретает сине-фиолетовый оттенок по краям, по центру — мокнущая, гнойная рана с налетом.
- Стадия III – дно язвы и ее стенки уплотняются, окружающие ткани отечные и болезненные.
- Стадия IV – язва разрастается в стороны, окружающие ткани бледные, края раны кровоточат при прикосновении, образуется постоянно мокнущая поверхность.
- Стадия V – область язвы постепенно очищается, начинается процесс заживления.
- Стадия VI – язва полностью заживает, образуются рубцы.
Эффективный препарат против грибных заболеваний «ПЕШКА-С»
Серная шашка «ПЕШКА-С» относится к контактным фунгицидам, которые, соприкасаясь с возбудителем заболевания, вызывают его гибель. Препарат легко использовать – достаточно поставить шашку в нужном месте и зажечь, предварительно обеспечив герметичность теплицы. Активная сера, возгоняясь вместе с дымом, проникает во все части помещения, эффективно борется со спорами грибов и не образует опасных для почвы и растений веществ.
Насыпная шашка «ПЕШКА-С» показала высокую результативность не только против грибковых, но и многих бактериальные болезней растений. Связавшись со специалистами МК «Пери», вы можете получить подробную информацию о сферах использования средства и необходимых мерах безопасности при работе с ним.
Можно ли вылечить отрубевидный лишай?
При правильно подобранной терапии отрубевидный лишай легко лечится и проходит в течение 2-3 недель. Для этого необходимо записаться на консультацию к дерматологу, который проведет осмотр и назначит дополнительные исследования.
Как правило, диагноз устанавливается при наличии типичной клинической картины, но для его подтверждения проводятся следующие анализы и тесты:
- осмотр в лучах лампы Вуда: грибковые колонии подсвечиваются;
- микроскопическое исследование соскоба: показывает наличие дрожжей;
- проба Бальцера с использованием йодсодержащих растворов.
Также дерматолог может назначить гистологические исследования, общие анализы крови и мочи. По результатам проведенных обследований вырабатывается тактика лечения.
В зависимости от тяжести и выраженности инфекции, симптоматики лишая, терапия включает в себя:
- применение наружных средств (спреев, лосьонов, мазей) с противогрибковыми компонентами. Если затронута волосистая часть головы, назначаются специальные шампуни;
- противогрибковые препараты для внутреннего применения. Выписываются пациентам, склонным к рецидивам отрубевидного лишая, либо больным с атипичным проявлением инфекции.
Если пациент страдает от сильного зуда (что встречается крайне редко), могут быть назначены антигистаминные средства.
Лечение черной пятнистости на плодово-ягодных культурах
Черная пятнистость на винограде
Черная пятнистость винограда, или эскориоз, или фомопсис, или отмирание побегов, или растрескивание коры, или сухорукавность, вызывается грибком Phomopsis viticola. Проявляется она в июне на узлах однолетних побегов черно-бурыми или черными точками круглой или овальной формы – вздутиями тканей с очагом некротических клеток в центре. По мере развития эскориоза точек становится все больше, они начинают сливаться в пятна, вскрывающиеся посередине. Более темные края покрываются пробковой тканью и выглядят, как струпья. Пятнистость поражает, как правило, первые 6-7 междоузлий побега. Заражаются самые нижние листья, усики, гребни гроздьев и даже цветки. Некрозы листьев окружает светлая плотная кайма, от натяжения тканей возникает курчавость листовой пластины, происходят ее разрывы, возникают дыры. Листья преждевременно желтеют. Из-за деформации и разрывов листьев ослабляется фотосинтез, а в нижних междоузлиях однолетних побегов может погибнуть более половины почек. У пораженных черной пятнистостью ягод, которые становятся темно-фиолетовыми, появляется неприятный вкус, а однолетняя древесина окрашивается в беловато-серый цвет.
Распространяется возбудитель болезни с росой, дождем, ветром, насекомыми и проникает в растение через механические повреждения и устьица. Черная пятнистость снижает зимостойкость винограда, и если с ней не бороться, через 5-6 лет болезнь погубит растение.
Выращивая виноград, нужно отдавать предпочтение сортам, устойчивым к черной пятнистости. Наиболее известны среди них Каберне-Совиньон, Ляна, Траминер, Таврида, Искра, Рислинг, Бастардо магарачский, Эстафета. Если болезнь уже поразила ваш виноград, приступайте к лечению немедленно, однако из-за того, что мицелий гриба находится глубоко в тканях, попытки уничтожить черную пятнистость фунгицидами будут малоэффективны, но зато обработки винограда химпрепаратами ДНОК или Нитрафен могут воздействовать на плодовые тела и споры. А если регулярно проводить профилактические обработки от грибковых болезней, то черная пятнистость обойдет ваш виноград стороной.
В вегетационный период в качестве профилактики виноград опрыскивают однопроцентной бордоской жидкостью или препаратами Эупарен, Эфаль, Микал, причем начинать эти обработки нужно даже раньше, чем профилактику от антракноза и милдью: первый раз виноград опрыскивают, когда на нем набухнут почки, а после того, как на побегах появится 4-5 листочков, проводят вторую обработку. Третий раз виноград опрыскивают после того, как он отцветет, причем желательно использовать препарат, который эффективен не только от черной пятнистости, но также уничтожает возбудителей мучнистой росы и пероноспороза.
Глубокой осенью, если виноград сильно поражен черной пятнистостью, его после обрезки или листопада опрыскивают медьсодержащим препаратом настолько обильно, чтобы кусты были буквально обмыты лечебным раствором. Рукава с признаками усыхания следует удалить. От черной пятнистости на винограде хорошо зарекомендовали себя фунгициды Максим, Каптан, Манкоцеб и Триадименол. Во избежание заражения следует принимать следующие превентивные меры:
- высаживать только здоровую лозу;
- регулярно осматривать виноградник, следить за здоровьем растений;
- сразу после обнаружения признаков заболевания удалять и сжигать пораженные участки растения;
- подвязывать побеги, не позволяя им ложиться на землю;
- подкармливать виноград сбалансированным удобрением, в которое должны быть включены такие микроэлементы, как цинк и бор.
Поскольку черная грибковая пятнистость является хроническим заболеванием, настраивайтесь на продолжительную борьбу. Но даже если вы и уничтожите в своем винограднике все возбудители инфекции, профилактические работы нужно продолжать.
Профилактика трофических язв
Для предупреждения трофических язв необходимо своевременное лечение заболеваний, провоцирующих нарушения кровообращения в конечностях.
Важен здоровый образ жизни, контроль веса за счет рациональной диеты с потреблением достаточного количества клетчатки, свежих овощей и фруктов.
При начальных проявлениях венозной или артериальной недостаточности необходим рациональный режим труда и отдыха, подбор удобной обуви, чтобы она не натирала ноги и не сдавливала пальцы на стопе, защитная одежда для предотвращения мелких травм.
Людям, длительное время проводящим на ногах и имеющим наследственную предрасположенность к варикозной болезни, рекомендован специальный компрессионный трикотаж с индивидуально подобранным уровнем давления.
Опасные грибы
Согласно оценке экспертов Глобального фонда по борьбе с микозами, от грибковых инфекций ежегодно по всему миру умирает примерно 1,7 млн человек. Это сопоставимо с количеством смертей от туберкулеза. По данным исследования российских ученых, в нашей стране микоз угрожает жизням более трех миллионов человек
Среди самых опасных грибковых инфекций особое внимание медики обращают на аспергиллез
Как пояснил «Известиям» заведующий кафедрой клинической микологии, аллергологии и иммунологии Северо-Западного государственного медицинского университета им. И.И. Мечникова Николай Климко, большинство людей вдыхают споры грибов-аспергилл ежедневно — в сырых помещениях, подъездах, общественных уборных, на складах и так далее. Однако тяжелые для жизни формы болезни угрожают в первую очередь тем, у кого ослаблен иммунитет. Особенно опасен инвазивный аспергиллез, при котором плесневый грибок в считаные дни поражает легкие и другие внутренние органы.
Н3
 Фото: ТАСС/Владимир Смирнов
Фото: ТАСС/Владимир Смирнов
— Это острая инфекция, которая без лечения всегда заканчивается летальным исходом в течение первого месяца после заражения, — пояснил Николай Климко. — Она поражает пациентов в состоянии тяжелого иммунодефицита. 85% больных инвазивным аспергиллезом — гематологические и онкологические. Врачи применяют к ним высокодозную цитостатическую терапию (вид химиотерапии. — «Известия») или производят трансплантацию костного мозга. Остальные 15% — это те, кто по разным причинам принимает стероиды или иммуносупрессоры.
В России больных опасной формой аспергиллеза насчитывается до трёх тысяч в год. Половина из них умирает без своевременного лечения.
Вакцина от герпеса (прививка) –
Существует такая вакцина как «Витагерпавак», которая предназначена для профилактики рецидивов герпетических инфекций, вызываемых вирусом простого герпеса I и II типов (т.е. типов HSV-1 и HSV-2). Т.е. часто возникающий герпес на губах, офтальмогерпес, герпетический стоматит, генитальный герпес – все это является показаниями для применения этой вакцины. И данная вакцина была нами протестирована на наших пациентах, и ниже мы расскажем – какой эффект был достигнут ее применением.
Самый 1 курс вакцинации состоит из пяти инъекций, проводимых с интервалом в 7 дней. Однако через 6 месяцев будет необходим повторный курс из 5-10 инъекций. Все пациенты отметили, что частота рецидивов снизилась примерно в 2-3 раза. Таким образом, значительно увеличилась длительность между рецидивами, и хотя рецидивы все-таки возникали – они были менее частыми и менее тяжелыми. И мы считаем, что это очень хороший результат.
Прививка от герпеса (Вакцина Витагерпавак) –
Важно: но к сожалению, есть и несколько «но». Во-первых – эта вакцина показана взрослым и детям старше 15 лет (хотя по согласованию с врачом ее возможно поставить детям до 15 лет, например, если у ребенка частые тяжелые вспышки герпеса)
Во-вторых – последние полгода вакцину сложно купить в аптеке, и на наш взгляд это связано с переориентацией производственных мощностей компании «Витафарма» – на производство вакцины от коронавируса. Надеемся, что наша статья: Герпес на губах лечение быстро и эффективно – оказалась вам полезной!
1. Доп. профессиональное образование автора по пародонтологии, 2. На основе личного опыта работы пародонтологом, 3. National Library of Medicine (USA), 4. «Заболевания слизистой оболочки полости рта» (Данилевский Н.), 5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).
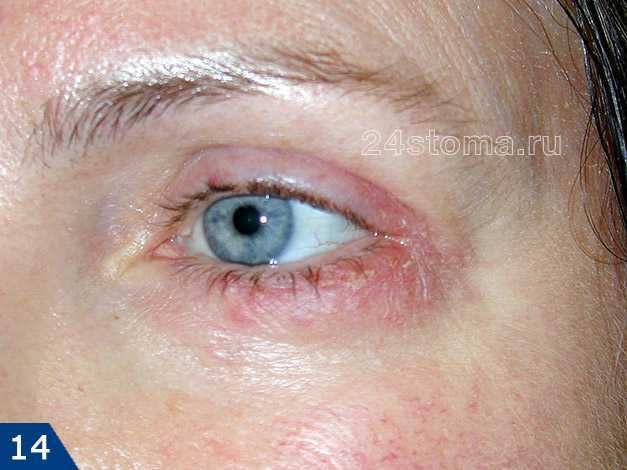
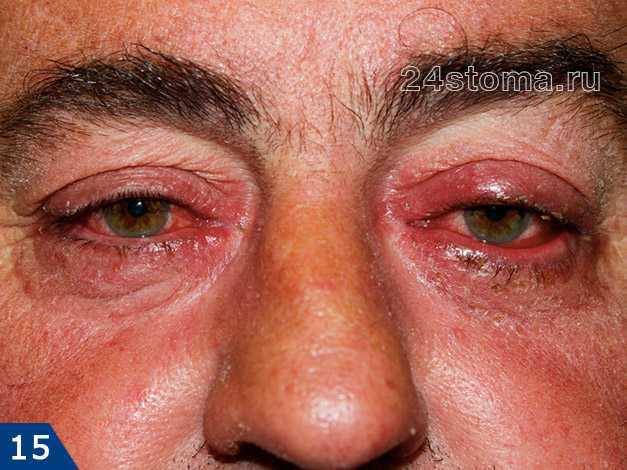
Офтальморозацеа –
При этой форме розацеа глаза пациентов имеют отечный или налитый кровью вид. Пациенты жалуются на ощущение инородного тела в глазу, жжение, покалывание, сухость, зуд, светочувствительность, затуманенное зрение, телеангиэктазии краев век, на эритему вокруг глаз, блефарит, рецидивирующий конъюнктивит, ирит… При этой форме может произойти и снижение остроты зрения, например, из-за кератита роговицы.
При офтальморозацеа многие пациенты ошибочно самостоятельно лечат глаза, принимая начало заболевания за симптомы аллергической реакции. В результате пациенты попадают к офтальмологу чаще всего уже со средне-тяжелыми формами заболевания.
Схемы лечения офтальморозацеа –
| Выраженность | Лечение |
|
Мягкое течение – покраснение конъюнктивы век и нарушение функции мейбомиевых желез. |
|
|
Умеренное течение – покраснение конъюнктивы век, телеангиэктазии краев век или конъюнктивы глазного яблока, эритема вокруг глаз, нарушения секреции слезной жидкости, начальные формы повреждения роговицы. |
В дополнение к вышесказанному:
|
|
Тяжелое течение – выраженное невосприимчивое к лечению воспаление конъюнктивы век и глазного яблока; эписклерит, ирит или кератит в дополнение к повреждению роговицы и ухудшению зрения. |
В дополнение к вышесказанному:
|
Эритематозно-телеангиэктатическая форма –
Клинические особенности – данный тип характеризуется либо появлением стойкой эритемы (т.е. покраснения) в средней трети лица, либо частыми, но быстро проходящими приступами гиперемии. Гиперемия от эритемы отличается прежде всего своей длительностью – она имеет свойство быстро проходить, при этом выраженность покраснения при гиперемии может быть от умеренной до очень интенсивной. Кроме этого пациенты часто жалуются на проглядывающие сквозь кожу мелкие кровеносные сосуды (телеангиэктазии), а также на отечность лица, шероховатость кожи или шелушение, ощущение стягивания.
Телеангиэктазии при розацеа: фото
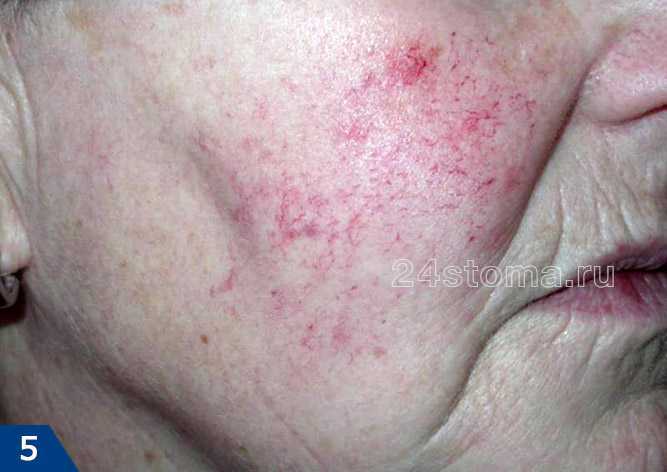
При этой форме большинство пациентов связывают резкое ухудшение состояния с воздействием раздражающих факторов – употребление горячих напитков, острой пищи, воздействие солнца, тепла и др. Как правило, эти пациенты отличаются чувствительной кожей и поэтому в ответ на нанесение на поверхность кожи различных средств – у них часто возникает в коже ощущение жжения и покалывания. Многие пациенты при этом типе розацеа не считают, что они чем то болеют, и не обращаются за квалифицированной помощью (24stoma.ru).
Схемы лечения эритематозно-телеангиэктатической формы –
| Выраженность | Лечение |
|
Мягкое течение – характеризуется слабой стойкой эритемой или не слишком частыми мягкими кратковременными вспышками гиперемии. Имеются редкие телеангиэктазии. |
|
|
Умеренное течение – наблюдается умеренная стойкая эритема или частые неприятные вспышки гиперемии. Имеется несколько хорошо выраженных телеангиэктазий. |
В дополнение к вышесказанному:
|
|
Тяжелое течение – наблюдается выраженная стойкая эритема или частая сильная гиперемия. Возможно наличие отека тканей в области покраснения. Много хорошо выраженных телеангиэктазий. Пациенты могут жаловаться на жжение, покалывание, шелушение кожи или образование бляшек. |
В дополнение к вышесказанному:
|
* Эффективность препаратов с бримонидином была подтверждена в клинических исследованиях «Fowler J, Jackson M, Moore A, опубликованных в журнале Drugs Dermatol 2013; 12: 650-656».
Розацеа на лице: лечение эритематозно-телеангиэктатической формы (фото до и после)
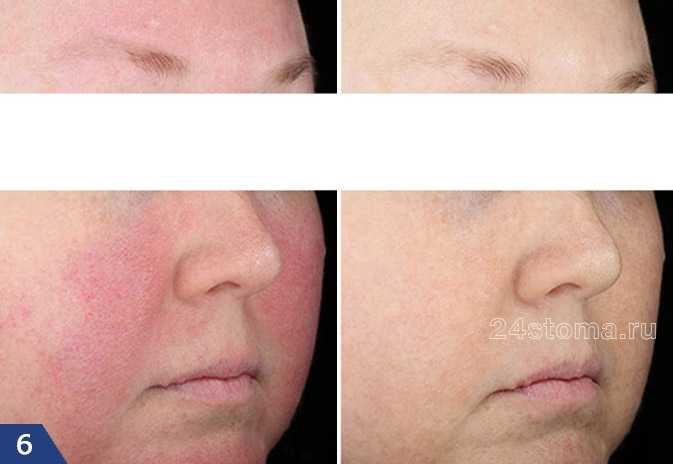
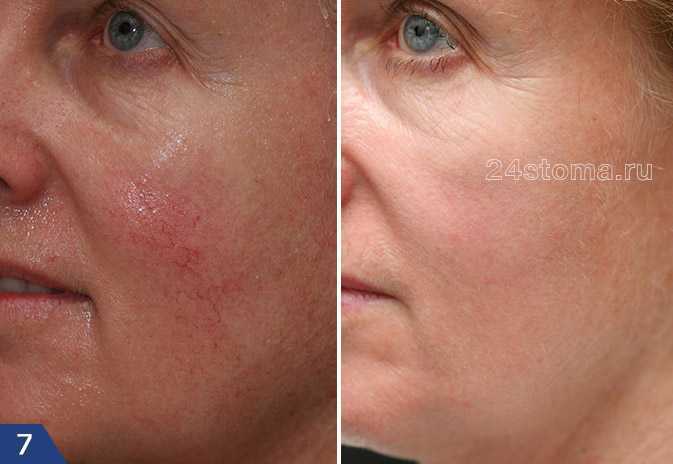
Профилактические меры
Предотвратить поражение помидорных посадок бурой инфекцией позволяет своевременная профилактика.
Фитоспорин
Чаще всего в профилактических целях против кладоспориоза используется Фитоспорин, растворами с которым поливают почвенный грунт непосредственно перед посадкой томатных семян и рассады. Помимо этого, Фитоспорин добавляют в воду для полива томатных кустов в процессе дальнейшего ухода за ними после посадки. В профилактических целях препарат используют для опрыскивания томатных посадок с интервалом в 2 недели.
Дрожжи
Для проведения профилактики против бурой пятнистости на помидорах подходят простые кулинарные дрожжи, 100 г которых разводят в 10 л воды.
Агротехника
Соблюдение основных агротехнических мер помогает предотвратить поражение томатной культуры кладоспориозом:
целесообразно соблюдать правила севооборота, чередуя выращивание разных культур на одной посадочной площади,
после уборки урожая важно уничтожать остатки растительности от предшественников,
поддержание влажности на требуемом уровне в 60-70% не даст грибковым конидиям возможности развиться,
подбор устойчивых к болезни сортов помидоров позволит снизить риск заболевания.
Факторы, увеличивающие риск возникновения трофической язвы
Не у всех пациентов с перечисленными выше заболеваниями развиваются трофические язвы. Помимо основных причин выделяют факторы риска, при которых язвы возникают чаще или заживают хуже:
- избыточная масса тела;
- длительные тяжелые нагрузки;
- малоподвижный образ жизни;
- вынужденное долгое пребывание в лежачем положении (например, после тяжелой травмы).
При наличии этих факторов зачастую нарушается кровообращение в ногах и повреждаются ткани.
Трофические язвы чаще бывают у пожилых людей. Это связано с:
- хроническими нарушениями кровообращение (ИБС, гипертония, атеросклероз);
- лишним весом;
- малоподвижностью;
- возрастными изменениями иммунной системы;
- замедленной регенерацией кожи.
Важный фактор, увеличивающий риск возникновения трофической язвы, – мелкие травмы, особенно при сахарном диабете или перемежающейся хромоте.
Помимо этого, пренебрежение правилами личной гигиены, гнойничковые инфекции кожи, грибковые поражения ногтей и кожи на стопе, ношение неудобной обуви и образование мозолей – все это дополнительные факторы образования трофической язвы.
Лучшие варианты лечения угрей у взрослых: характеристика активных компонентов и местных средств против угревой сыпи
Первое и самое важное, что нужно сделать для борьбы с прыщами, это выбирать средства с научно обоснованными клинически проверенными ингредиентами. Помните, что не каждый продукт или ингредиент подходит для вашей кожи
Кроме этого многие средства нужно использовать длительно, в течение нескольких недель, прежде чем произойдут какие-либо заметные изменения.
Вот вещества (ингредиенты), которые помогают избавиться от прыщей:
Салициловая кислота. Это бета-гидроксикислота (ВНА), своего рода химический эксфолиант, который растворяет связи между мертвыми клетками кожи. Салициловая кислота особенно полезна при лечении прыщей, так как она растворима в масле, что позволяет ей лучше очищать кожу от жира, чем другие химические эксфолианты. Салициловая кислота содержится во многих средствах для умывания, кремах и масках.
Гликолевая кислота. Представляет собой другой тип химического эксфолианта – альфа-гидрокси кислоту (AHA). Найти гликолевую кислоту можно в средствах для умывания сыворотках и пилингах
Обратите внимание на концентрацию гликолевой кислоты, чем выше содержание AHA, тем сильнее средство, но оно может повысить раздражение кожи
Лучше соблюдать осторожность и начинать с менее сильных средств.
Молочная кислота
Еще один химический эксфолиант, АНА. Молочная кислота, действует немного мягче, чем другие виды химических эксфолиантов, безопасна, особенно для людей с чувствительной кожей или для тех, кто впервые использует пилинги.
Полигидроксикислоты (PHAs), которые включают глюконолактон и лактобионовую кислоту
Также относятся к химическим отшелушивающим средствам и, как правило, считаются наиболее мягкими. Если у вас очень сухая или чувствительная кожа, или у вас были негативные реакции на другие пилинги, вам можно рассмотреть возможность использования PHA.
Бензоилпероксид. Органическое соединение обладает противомикробным действием в отношении Propionibacterium acnes (грамположительные пропионовые бактерии) и Staphylococcus epidermidis (эпидермальный стафилококк), кератолитическим действием, уменьшает выработку кожного сала, улучшает снабжение тканей кислородом. После первого применения средства с этим ингредиентом может появиться легкое жжение, а в течение 5-7 дней может наблюдаться покраснение, шелушение кожи, это не относится к побочным эффектам. Однако, если появляется сильное раздражение, применение Базирона АС рекомендуется временно прекратить.
Азелаиновая кислота. Обладает противовоспалительным, противомикробным (пропионовые бактерии и эпидермальный стрептококк) действием. Нормализует процесс кератинизации в фолликулах. Точный механизм действия азелаиновой кислоты, полностью не изучен. Препарат Скинорен содержит азелаиновую кислоту, он выпускается в виде геля и крема. Обе формы Скинорен используются для лечения угревой сыпи, гель дополнительно (кроме угрей) для лечения розацеа, крем дополнительно для лечения гиперпигментации (хлоазмы). К другим препаратам азелаиновой кислоты относятся Азелик и Скиноклир.
Ретиноиды. Это производные витамина А, включая ретинол, ретиналь (ретинальдегид) и ретиноевую кислоту. Различают безрецептурные препараты (обычно содержат активное действующее вещество ретинол) и рецептурные. Применение ретиноидов относится к одному из наиболее эффективных методов лечения угревой сыпи, не только подростковой, но и у людей старшего возраста. К недостаткам ретиноидов относится фотосенсибилизация и раздражающее действие, особенно для чувствительной кожи. В период лечения такими препаратами рекомендуется использование солнцезащитного крема и увлажняющих средств, лучше наносить на кожу их перед сном. Препарат Дифферин (гель и крем) содержит активный метаболит ретиноида – адапален. Он обладает противовоспалительным действием (ингибирует миграцию лейкоцитов к воспалительному элементу и снижает выработку арахидоновой кислоты), комедонолитическим (растворяет комедоны), нормализует процессы кератинизации кожи. Дифферин рекомендуется для лечения угревой сыпи, но противопоказан при повышенной чувствительности и с осторожностью применяется при дерматитах и экземе. Достоинства Дифферина состоят в том, совместим с другими препаратами (как местными, так и системными, поскольку не разрушается под действием ультрафиолетовых лучей и не взаимодействует с кислородом, то есть с клиндамицином и бензоилпероксидом его применять можно.
Лечение угрей
Витилиго
Витилиго – это заболевание кожи, при котором в отдельных участках разрушается пигмент меланин. Витилиго приводит к образованию белых пятен в любом месте тела.
Витилиго
Ученые считают, что витилиго вызвано иммунным расстройством. Примерно 20% людей с этой патологией также имеют другое иммунное расстройство, такое как язвенный колит.
Эффективных методов лечения витилиго не разработано. Применяют антиоксиданты, иммуномодуляторы, дозированное облучение ультрафиолетом (лазер, узкополосный УФ, ПУВА). Они позволяют только незначительно уменьшить косметический дефект и предположительно предупредить появление новых очагов, белые пятна (депигментация) сохраняется в течение жизни.












































